Dor na Coluna (Lombalgia)
O que é Dor na Coluna?
A dor na coluna é um problema muito comum que afeta 4 pessoas em cada 5, ou seja, 80% da população em algum momento da vida terá dor na coluna. Normalmente a causa dessa dor é por tensão muscular, ligamentar ou nos tendões e raramente por algo mais sério. A dor na coluna pode ser aguda, iniciando de forma rápida e abrupta e melhorando dentro de alguns dias ou semanas, ou crônica, em que a dor permanece por várias semanas, meses ou até anos.
Como a Coluna é Formada?
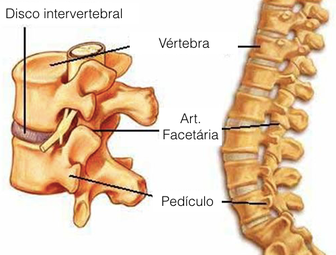
A coluna é uma das regiões mais fortes do nosso corpo e e é responsável por nos fornecer flexibilidade e força. Ela é formada por 24 ossos (vértebras) um logo acima do outro e entre eles existem discos gelatinosos e ao redor diversos músculos e ligamentos para dar suporte.
Em cada lado da coluna existem pequenas articulações chamadas de articulações facetárias. A medula espinhal passa pelas vértebras, as quais a protegem e os nervos passam pelas laterais entre os ossos se distribuindo para o restante do corpo.
Em cada lado da coluna existem pequenas articulações chamadas de articulações facetárias. A medula espinhal passa pelas vértebras, as quais a protegem e os nervos passam pelas laterais entre os ossos se distribuindo para o restante do corpo.
Com o avançar da idade, as estruturas da coluna, como as articulações, os discos e os ligamentos, vão envelhecendo também. As estruturas continuam fortes, mas é comum a coluna ficar mais rígida a medida que envelhecemos.
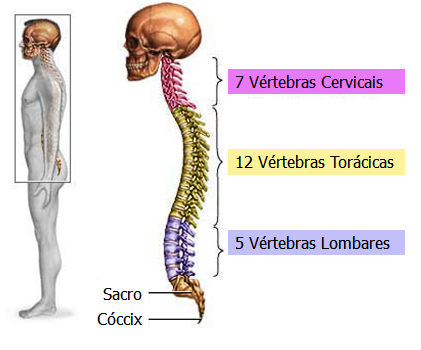
Divisões da Coluna:
Divisões da Coluna:
O que Causa Dor na Coluna?
As causas mais comuns de dor na coluna são simples, como tensão muscular, ligamentar ou nos tendões e raramente a causa é algo mais sério. Frequentemente a dor na coluna não tem uma causa única e pode ser em virtude de vários fatores, incluindo:
• postura inadequada;
• falta de exercício físico causando rigidez na coluna;
• tensão muscular.
Além dos fatores citados acima, existem condições específicas que estão associadas com dor na coluna.
1. Espondilose (artrose)
Espondilose nada mais é do que a artrose. Com o avançar dos anos os discos interverterbrais ficam mais finos e o espaço entre as vértebras fica mais estreito. O osso pode crescer e formar proeminências nas bordas das vértebras e nas articulações facetárias, conhecidas como osteófitos e popularmente como “bico de papagaio”. Todos nós desenvolvemos alterações na coluna relacionadas com a idade, mas nem todos acabam apresentando dor.
2. Ciática (Lombociatalgia)
Algumas vezes a dor na coluna está associada com dor nas pernas, com uma sensação de dormência ou formigamento. Isso é conhecido como ciática e é causada por compressão ou irritação dos nervos que saem da coluna (nervo ciático). Para muitas pessoas a dor na perna pode ser o sintomas mais importante, às vezes até sem dor na coluna.
A dor irradia para toda a perna pela irritação do nervo ciático na coluna, mas não existe nada de errado ou anormal com a perna propriamente dita. A causa mais comum de ciática é uma hérnia (deslocamento) do disco, que às vezes alcança o nervo ciático, irritam o mesmo e causam a irradiação da dor para toda a perna até o pé.
Ciática é bastante comum e felizmente a grande maioria se recupera totalmente de forma rápida, algumas vezes podendo levar alguns meses. Cerca de 60% das pessoas com ciática melhoram dentro de poucas semanas ou poucos meses.
3. Estenose Lombar
Estenose lombar é um estreitamente do canal formado pelas vértebras e causa dor na coluna com irradiação para as pernas que se inicia logo após caminhar e tende a melhorar rapidamente ao ficar na posição sentada. Esse estreitamento pode acontecer já no nascimento ou quando envelhecemos.
Os sintomas acontecem nas duas pernas, mas uma pode ser pior do que a outra. A dor normalmente melhora com repouso e posição sentada, e algumas pessoas apresentam menos desconforto quando caminham curvados. Semelhante à ciática, a dor na perna muitas vezes é pior do que a dor na coluna.
Na maioria dos casos, nem a ciática e nem a estenose de canal são causas de alarme, mas se os sintomas persistirem por muito tempo, causarem maiores problemas ou afetarem a qualidade de vida, o seu médico deverá ser consultado para discutir o que pode ser feito.
Outras causas mais raras de dor na coluna incluem:
• Problemas ósseos, como fraturas - geralmente relacionados com fragilidade óssea (osteoporose);
• Infecções;
• Tumores;
• Inflamação, como espondilite anquilosante.
• postura inadequada;
• falta de exercício físico causando rigidez na coluna;
• tensão muscular.
Além dos fatores citados acima, existem condições específicas que estão associadas com dor na coluna.
1. Espondilose (artrose)
Espondilose nada mais é do que a artrose. Com o avançar dos anos os discos interverterbrais ficam mais finos e o espaço entre as vértebras fica mais estreito. O osso pode crescer e formar proeminências nas bordas das vértebras e nas articulações facetárias, conhecidas como osteófitos e popularmente como “bico de papagaio”. Todos nós desenvolvemos alterações na coluna relacionadas com a idade, mas nem todos acabam apresentando dor.
2. Ciática (Lombociatalgia)
Algumas vezes a dor na coluna está associada com dor nas pernas, com uma sensação de dormência ou formigamento. Isso é conhecido como ciática e é causada por compressão ou irritação dos nervos que saem da coluna (nervo ciático). Para muitas pessoas a dor na perna pode ser o sintomas mais importante, às vezes até sem dor na coluna.
A dor irradia para toda a perna pela irritação do nervo ciático na coluna, mas não existe nada de errado ou anormal com a perna propriamente dita. A causa mais comum de ciática é uma hérnia (deslocamento) do disco, que às vezes alcança o nervo ciático, irritam o mesmo e causam a irradiação da dor para toda a perna até o pé.
Ciática é bastante comum e felizmente a grande maioria se recupera totalmente de forma rápida, algumas vezes podendo levar alguns meses. Cerca de 60% das pessoas com ciática melhoram dentro de poucas semanas ou poucos meses.
3. Estenose Lombar
Estenose lombar é um estreitamente do canal formado pelas vértebras e causa dor na coluna com irradiação para as pernas que se inicia logo após caminhar e tende a melhorar rapidamente ao ficar na posição sentada. Esse estreitamento pode acontecer já no nascimento ou quando envelhecemos.
Os sintomas acontecem nas duas pernas, mas uma pode ser pior do que a outra. A dor normalmente melhora com repouso e posição sentada, e algumas pessoas apresentam menos desconforto quando caminham curvados. Semelhante à ciática, a dor na perna muitas vezes é pior do que a dor na coluna.
Na maioria dos casos, nem a ciática e nem a estenose de canal são causas de alarme, mas se os sintomas persistirem por muito tempo, causarem maiores problemas ou afetarem a qualidade de vida, o seu médico deverá ser consultado para discutir o que pode ser feito.
Outras causas mais raras de dor na coluna incluem:
• Problemas ósseos, como fraturas - geralmente relacionados com fragilidade óssea (osteoporose);
• Infecções;
• Tumores;
• Inflamação, como espondilite anquilosante.
Quando Devo Procurar o Médico?
Você deve procurar um médico se a sua dor:
• É muito forte e persiste por um período longo;
• Afeta as suas atividades diárias.
Muito raramente a dor na coluna pode indicar um problema mais grave. Consulte seu médico imediatamente se:
• Tem dificuldade de controlar a urina;
• Perde o controle intestinal;
• Tem amortecimento na região das nádegas ou genitais;
• Tem perda de força nas pernas;
• Tem dor muito forte que vai piorando com o passar das semanas.
• É muito forte e persiste por um período longo;
• Afeta as suas atividades diárias.
Muito raramente a dor na coluna pode indicar um problema mais grave. Consulte seu médico imediatamente se:
• Tem dificuldade de controlar a urina;
• Perde o controle intestinal;
• Tem amortecimento na região das nádegas ou genitais;
• Tem perda de força nas pernas;
• Tem dor muito forte que vai piorando com o passar das semanas.
O que Eu Posso Fazer para Ajudar?
Exercícios
O exercício é a melhor maneira de você se ajudar se tem dor na coluna. Estudos mostram que repouso por mais do que 2 dias não ajuda a melhorar a dor e repouso por períodos mais prolongados pode até piorar os sintomas, pois os músculos vão ficando mais fracos. O exercício também libera as endorfinas, nossos analgésicos naturais.
No início, o exercício pode causar um pouco de dor ou desconforto, mas isso não provoca nenhum dano. Inicie com exercícios leves e aumente a intensidade e frequência de forma gradual. Você pode tomar analgésicos antes de começar os exercícios. Com o tempo a sua coluna vai ficando mais forte e mais flexível e isso reduz a dor.
Frequentemente as pessoas interrompem o exercício assim que a dor melhora, mas é melhor continuar para manter a força e flexibilidade da coluna até para evitar que a dor retorne.
Exercícios que podem ajudar:
• Natação;
• Caminhadas;
• Yoga ou Pilates;
• Academia.
Para exercícios mais específicos é importante o aconselhamento do seu médico e fisioterapeuta. No final deste guia você pode ver exercícios simples para ajudar a dor na coluna.
Postura
Tente sempre manter uma boa postura quando estiver sentado em casa, no trabalho ou no carro.
Ficar em posições estranhas ou tortas irá afetar as estruturas perto da coluna podendo piorar a sua dor e retardar a sua recuperação.
Medicina Complementar
Não existem evidências sobre o uso de ervas medicinais ou outros tratamentos semelhantes para o controle da dor na coluna.
Algumas técnicas que podem ajudar incluem a massoterapia e acupuntura.
Levantar Objetos Corretamente
Aprender a levantar objetos da forma correta ajuda a prevenir episódios futuros de dor na coluna. Evite pegar objetivos pesados se possível. Algumas dicas:
• dobre os joelhos ao levantar objetos e permita mover sua coluna quando necessário, sem fazer movimentos muito bruscos;
• divida o peso de forma semelhante entre as duas mãos;
• mantenha o peso próximo ao corpo.
Dieta e Nutrição
Não existe uma dieta específica que previna ou melhore a dor na coluna. Entretanto, se você está acima do peso, considere mudar os seus hábitos alimentares e iniciar a prática de atividade física para ajudar a perda de peso e consequentemente melhorar a dor na coluna.
O exercício é a melhor maneira de você se ajudar se tem dor na coluna. Estudos mostram que repouso por mais do que 2 dias não ajuda a melhorar a dor e repouso por períodos mais prolongados pode até piorar os sintomas, pois os músculos vão ficando mais fracos. O exercício também libera as endorfinas, nossos analgésicos naturais.
No início, o exercício pode causar um pouco de dor ou desconforto, mas isso não provoca nenhum dano. Inicie com exercícios leves e aumente a intensidade e frequência de forma gradual. Você pode tomar analgésicos antes de começar os exercícios. Com o tempo a sua coluna vai ficando mais forte e mais flexível e isso reduz a dor.
Frequentemente as pessoas interrompem o exercício assim que a dor melhora, mas é melhor continuar para manter a força e flexibilidade da coluna até para evitar que a dor retorne.
Exercícios que podem ajudar:
• Natação;
• Caminhadas;
• Yoga ou Pilates;
• Academia.
Para exercícios mais específicos é importante o aconselhamento do seu médico e fisioterapeuta. No final deste guia você pode ver exercícios simples para ajudar a dor na coluna.
Postura
Tente sempre manter uma boa postura quando estiver sentado em casa, no trabalho ou no carro.
Ficar em posições estranhas ou tortas irá afetar as estruturas perto da coluna podendo piorar a sua dor e retardar a sua recuperação.
Medicina Complementar
Não existem evidências sobre o uso de ervas medicinais ou outros tratamentos semelhantes para o controle da dor na coluna.
Algumas técnicas que podem ajudar incluem a massoterapia e acupuntura.
Levantar Objetos Corretamente
Aprender a levantar objetos da forma correta ajuda a prevenir episódios futuros de dor na coluna. Evite pegar objetivos pesados se possível. Algumas dicas:
• dobre os joelhos ao levantar objetos e permita mover sua coluna quando necessário, sem fazer movimentos muito bruscos;
• divida o peso de forma semelhante entre as duas mãos;
• mantenha o peso próximo ao corpo.
Dieta e Nutrição
Não existe uma dieta específica que previna ou melhore a dor na coluna. Entretanto, se você está acima do peso, considere mudar os seus hábitos alimentares e iniciar a prática de atividade física para ajudar a perda de peso e consequentemente melhorar a dor na coluna.
Por que a Dor na Coluna se Torna Crônica?
Frequentemente não sabemos o motivo da dor na coluna se tornar crônica. Mesmo se uma causa é encontrada, como desgaste do disco ou da articulação facetária, a dor pode continuar depois que o problema original for resolvido. Quando você está com dor, seu primeiro pensamento é evitar atividades e movimentos diários. Isso pode afetar o seu trabalho, vida social e relacionamentos. Você pode se sentir ansioso ou deprimido, particularmente se os seus familiares e o seu médico parecem não ajudar. Se você está deprimido ou ansioso, pode perder a vontade de realizar exercícios e isso enfraquece os músculos piorando a dor. Todo esse processo cria um círculo vicioso.
Isso pode acontecer com qualquer um, e quando mais se prolonga mais difícil para se recuperar. Por isso, é de extrema importância manter as atividades diárias e os exercícios frequentes da melhor forma possível.
Isso pode acontecer com qualquer um, e quando mais se prolonga mais difícil para se recuperar. Por isso, é de extrema importância manter as atividades diárias e os exercícios frequentes da melhor forma possível.
Como é a Evolução da Dor na Coluna?
Para a maioria das pessoas a evolução da dor é boa, com uma taxa de recuperação em torno de 75-90% em poucas semanas. Entretanto, a dor pode voltar eventualmente.
Das pessoas que procuram atendimento médico, dois terços já teve dor no ano anterior e em torno de 90% está apta para trabalhar. Se a dor na coluna está presente já há bastante tempo, é provável que os sintomas persistam e apenas um terço tem recuperação completa em até um ano depois. Entretanto, apesar dos sintomas, a maioria consegue manter uma vida normal e continuar no trabalho com o tratamento correto para dor e mantendo a prática de exercícios.
Existem também evidências de que o fator emocional é importante para a recuperação da dor. O seu médico deve questionar sobre o seu humor e o sono e qualquer preocupação deve ser comentada na consulta.
Das pessoas que procuram atendimento médico, dois terços já teve dor no ano anterior e em torno de 90% está apta para trabalhar. Se a dor na coluna está presente já há bastante tempo, é provável que os sintomas persistam e apenas um terço tem recuperação completa em até um ano depois. Entretanto, apesar dos sintomas, a maioria consegue manter uma vida normal e continuar no trabalho com o tratamento correto para dor e mantendo a prática de exercícios.
Existem também evidências de que o fator emocional é importante para a recuperação da dor. O seu médico deve questionar sobre o seu humor e o sono e qualquer preocupação deve ser comentada na consulta.
Como os Problemas na Coluna são Diagnosticados?
A maiorias dos problemas pode ser diagnosticada pela história e exame físico e é improvável que exames adicionais serão necessários. O seu médico poderá pedir um exame de imagem se ele suspeita de alguma causa muito específica para a dor na coluna, se ela estiver durando por um tempo não usual ou se tiver algum sinal de alarme na história. Nestes casos, os melhores exames são a ressonância magnética (RM) e a tomografia computadorizada (TC). A radiografia (raio-X) não ajuda muito por dois motivos:
1. A maioria dos casos de dor na coluna tem origem nos tecidos moles (como tendões, ligamentos e músculos) e eles não podem ser visualizados nas radiografias.
2. Algumas mudanças nos ossos e articulações são comuns com o avançar da idade e apesar de elas serem visualizadas nas radiografias, normalmente não estão relacionadas com a dor na coluna. Muitas pessoas sem dor na coluna também irão apresentar essas alterações.
1. A maioria dos casos de dor na coluna tem origem nos tecidos moles (como tendões, ligamentos e músculos) e eles não podem ser visualizados nas radiografias.
2. Algumas mudanças nos ossos e articulações são comuns com o avançar da idade e apesar de elas serem visualizadas nas radiografias, normalmente não estão relacionadas com a dor na coluna. Muitas pessoas sem dor na coluna também irão apresentar essas alterações.
Quais são os Tratamentos para Dor na Coluna?
O uso de analgésicos, manter-se ativo e realizar exercícios são geralmente as medidas mais úteis para as pessoas com dor na coluna. Entretanto, em alguns casos, outros tratamentos médicos podem ser necessários.
1. Fisioterapia
A fisioterapia pode ser útil para melhorar a força e a flexibilidade. O fisioterapeuta pode ajudar a selecionar exercícios mais específicos para a sua dor na coluna. Terapias manuais, como manipulação e mobilização das articulações da coluna podem ajudar também.
2. Terapia Ocupacional
Se a dor na coluna está afetando nas atividades diárias, como se vestir, tomar banho ou dirigir, pode ser útil procurar um terapeuta ocupacional, que pode sugerir atividades que reduzam a dor e recomendar utensílios para ajudar. Mas é importante não deixar de retornar para atividades diárias e ficar dependente de auxílio.
3. Medicações
Nunca tome medicações sem a orientação e o conhecimento do seu médico.
Analgésicos: Analgésicos simples, como paracetamol e dipirona podem ajudar. Você deve usá-los sempre que precisar, respeitando a dose recomendada, não tomando em uma frequência maior do que a cada 4 horas.
Antiinflamatórios não-esteroidais (AINE): O uso de AINE, como diclofenaco, ibuprofeno, nimesulida e meloxicam, pode ajudar na dor e pode ser associado com o uso de analgésicos simples. Eles devem ser usados por um período de uma semana a 10 dias. Se o uso por 10 dias não melhorar, é improvável que ajude usando por mais tempo. Entretanto, se ajudar e a dor retornar, um novo curso de AINE pode ser tentado por um período curto de tempo. Pode-se também tentar o uso de AINE tópico (gel ou pomada) sobre a área dolorosa. Se o uso de AINE não ajudar, o seu médico poderá prescrever outros tratamentos para a sua dor. Lembrar que o uso frequente e crônico de AINE por afetar o estômago formando úlceras ou o rim reduzindo a filtração da urina. Se analgésicos simples e AINEs não ajudarem, o seu médico pode prescrever medicações mais fortes para a dor. Se for optado por prolongar o tempo de uso de AINE, algumas precauções devem ser tomadas:
• prescrever a menor dose possível e pelo menor tempo e/ou;
• prescrever junto uma medicação chamada de inibidor de bomba de prótons (IBP), como por exemplo o omeprazol, para ajudar a proteger o estômago.
Existe um pequeno aumento no risco de infarto e derrame (acidente vascular cerebral) com uso de AINE, mas o seu médico terá cuidado ao prescrever principalmente se o paciente tem pressão alta não controlada, diabetes ou tabagismo.
Amitriptilina: ajuda a relaxar os músculos e melhora a qualidade do sono. A menor dose possível será prescrita para controlar os sintomas e se ela não ajudar, a dose pode ser gradualmente aumentada. Esta abordagem pode ajudar a evitar os efeitos adversos, que podem incluir boca seca, tontura e visão borrada.
Gabapentina / pregabalina: normalmente não são prescritas como primeira escolha para a dor “comum" na coluna. Essas medicações devem ser tomadas por pelo menos 6 semanas para fazer efeito e às vezes até mais tempo. A escolha da medicação deve ser feita junto com o seu médico.
Duloxetina: a duloxetina é uma medicação da classe dos anti-depressivos, e pode ajudar em alguns casos de dor crônica nas costas, estando, inclusive, aprovada em bula para esta indicação.
Infiltração: em algumas situações a injeção de corticoide pode ser útil para dor na coluna ou dor ciática se outros tratamentos não estiverem funcionando.
4. Cirurgia
Menos do que 2% das pessoas com dor na coluna irão precisar de cirurgia. Às vezes a cirurgia é necessária em casos de estenose de coluna e ciática grave para a liberação do nervo, apesar de que a maioria dos médicos recomenda outras medidas antes. Cirurgia urgente pode ser necessária se você perde o controle da bexiga ou do intestino ou há paralisia das pernas, mas isso é extremamente raro.
1. Fisioterapia
A fisioterapia pode ser útil para melhorar a força e a flexibilidade. O fisioterapeuta pode ajudar a selecionar exercícios mais específicos para a sua dor na coluna. Terapias manuais, como manipulação e mobilização das articulações da coluna podem ajudar também.
2. Terapia Ocupacional
Se a dor na coluna está afetando nas atividades diárias, como se vestir, tomar banho ou dirigir, pode ser útil procurar um terapeuta ocupacional, que pode sugerir atividades que reduzam a dor e recomendar utensílios para ajudar. Mas é importante não deixar de retornar para atividades diárias e ficar dependente de auxílio.
3. Medicações
Nunca tome medicações sem a orientação e o conhecimento do seu médico.
Analgésicos: Analgésicos simples, como paracetamol e dipirona podem ajudar. Você deve usá-los sempre que precisar, respeitando a dose recomendada, não tomando em uma frequência maior do que a cada 4 horas.
Antiinflamatórios não-esteroidais (AINE): O uso de AINE, como diclofenaco, ibuprofeno, nimesulida e meloxicam, pode ajudar na dor e pode ser associado com o uso de analgésicos simples. Eles devem ser usados por um período de uma semana a 10 dias. Se o uso por 10 dias não melhorar, é improvável que ajude usando por mais tempo. Entretanto, se ajudar e a dor retornar, um novo curso de AINE pode ser tentado por um período curto de tempo. Pode-se também tentar o uso de AINE tópico (gel ou pomada) sobre a área dolorosa. Se o uso de AINE não ajudar, o seu médico poderá prescrever outros tratamentos para a sua dor. Lembrar que o uso frequente e crônico de AINE por afetar o estômago formando úlceras ou o rim reduzindo a filtração da urina. Se analgésicos simples e AINEs não ajudarem, o seu médico pode prescrever medicações mais fortes para a dor. Se for optado por prolongar o tempo de uso de AINE, algumas precauções devem ser tomadas:
• prescrever a menor dose possível e pelo menor tempo e/ou;
• prescrever junto uma medicação chamada de inibidor de bomba de prótons (IBP), como por exemplo o omeprazol, para ajudar a proteger o estômago.
Existe um pequeno aumento no risco de infarto e derrame (acidente vascular cerebral) com uso de AINE, mas o seu médico terá cuidado ao prescrever principalmente se o paciente tem pressão alta não controlada, diabetes ou tabagismo.
Amitriptilina: ajuda a relaxar os músculos e melhora a qualidade do sono. A menor dose possível será prescrita para controlar os sintomas e se ela não ajudar, a dose pode ser gradualmente aumentada. Esta abordagem pode ajudar a evitar os efeitos adversos, que podem incluir boca seca, tontura e visão borrada.
Gabapentina / pregabalina: normalmente não são prescritas como primeira escolha para a dor “comum" na coluna. Essas medicações devem ser tomadas por pelo menos 6 semanas para fazer efeito e às vezes até mais tempo. A escolha da medicação deve ser feita junto com o seu médico.
Duloxetina: a duloxetina é uma medicação da classe dos anti-depressivos, e pode ajudar em alguns casos de dor crônica nas costas, estando, inclusive, aprovada em bula para esta indicação.
Infiltração: em algumas situações a injeção de corticoide pode ser útil para dor na coluna ou dor ciática se outros tratamentos não estiverem funcionando.
4. Cirurgia
Menos do que 2% das pessoas com dor na coluna irão precisar de cirurgia. Às vezes a cirurgia é necessária em casos de estenose de coluna e ciática grave para a liberação do nervo, apesar de que a maioria dos médicos recomenda outras medidas antes. Cirurgia urgente pode ser necessária se você perde o controle da bexiga ou do intestino ou há paralisia das pernas, mas isso é extremamente raro.
E se a Minha Dor Afeta meu Trabalho?
Tente se manter no trabalho ou retornar o mais cedo possível, apesar da dor. A maioria das pessoas consegue retornar em poucos dias, mas isso depende do tipo e função no trabalho. Retornar para trabalhos manuais e pesados pode demorar um pouco mais. Voltar ao trabalho o quanto antes é benéfico para a maioria das pessoas, apesar de que pode ser necessário algumas mudanças a curto prazo, como mudar a carga horária e realizar trabalhos mais leves. Você não precisa que a dor melhore completamente. Quanto mais se demora para retornar ao trabalho, maiores problemas a longo prazo podem surgir e menos provável de você voltar a trabalhar normalmente.
Se você precisa de um suporte para permanecer trabalhando, o médico do trabalho pode ajudar. Às vezes pequenas mudanças no local de trabalho já são suficientes.
Se você precisa de um suporte para permanecer trabalhando, o médico do trabalho pode ajudar. Às vezes pequenas mudanças no local de trabalho já são suficientes.
Exercícios para Dor na Coluna
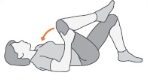
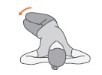
1. Joelhos no peito: deite-se e deixe os joelhos dobrados. Traga um dos joelhos para o peito e mantenha por 5 segundos. Repita por 5 vezes de cada lado.
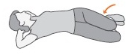
2. Esticar a coluna: deite-se e deixe os braços atrás da cabeça. Dobre os joelhos e role eles para um lado, mantendo os pés no chão. Mantenha por 10 segundos e repita 3 vezes de cada lado.
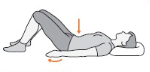
3. Inclinação da bacia: deite-se com os joelhos dobrados. Mantenha os músculos do abdome contraídos e as costas no chão. Segure por 5 segundos e repita por 5 vezes.
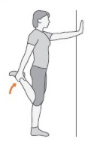
4. Uma perna levantada: fique apoiado com uma mão (se necessário) e segure uma das pernas atrás de você. Segure por 5 segundos e repita 3 vezes de cada lado.
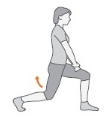
5. Agachamento: ajoelhe-se de um lado, o outro pé na frente. Olhando para frente, levante o joelhos de trás. Segure por 5 segundos e repita 3 vezes de cada lado.
Conheça mais sobre a reumatocare